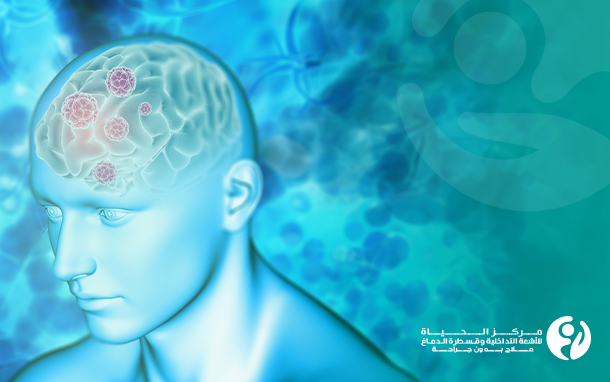
الدماغ هو عضو فريد من نوعه حيث يتيح الإدراك ومسئول عن ردود الفعل المُعقدة. يمكن أن يكون تشخيص الإصابة بسرطان الدماغ أمرًا مخيفًا ومنهكًا للغاية، حيث يعد علاج سرطان الدماغ عملية دقيقة تتطلب مهارات على أعلى مستوى وهذا ما حرص مركز الحياة للأشعة التداخلية وقسطرة الدماغ على توفيره لمرضى أورام الدماغ بالعراق. هناك أمل أكبر من أي وقت مضى للأشخاص الذين يعانون من أورام الدماغ، حيث ساعدت الأبحاث في ظهور علاجات متقدمة مثل مجال علاج الأورام الدماغية بالقسطرة من خلال الأشعة التداخلية.
قد تنزف بعض أورام الدماغ بشدة أثناء الجراحة؛ مما يجعل الجراحة المفتوحة صعبة للغاية وفي بعض الأحيان مستحيلة. يمكن تخفيف هذه الصعوبة عن طريق سد الأوعية الدموية التي تُغذي هذه الأورام قبل بدء الجراحة وذلك من خلال القسطرة الدماغية.
قسطرة الدماغ وأسباب علاج الأورام الدماغية بالقسطرة
الهدف من علاج الأورام الدماغية هو تدمير الخلايا السرطانية دون الإضرار بأجزاء أخرى من الجسم. يستخدم قسم الأشعة التداخلية تقنيات التصوير لتوجيه العلاج مباشرةً إلى موقع السرطان، مع التركيز بشكل مباشر على إمدادات الدم الخاصة بها. من أهم تقنيات التصوير في مركز الحياة للأشعة التداخلية وقسطرة الدماغ هو جهاز المفراس الأحدث عالميًا (Incisive CT) وهو أول جهاز في العراق متخصص للتداخلات الإشعاعية، ويعمل بنظام الذكاء الاصطناعي.
تقنية علاج الأورام بالأشعة التداخلية تجرى لأول مرة في العراق في مؤسسة وارث الدولية لعلاج الأورام، حيث تستهدف وقف الإمداد الدموي المُغذي للأورام بالتدخل المحدود. يتم ذلك من خلال وضع قسطرة في فخذ المريض وتوجيهها بعناية إلى الأوعية الدموية التي تغذي الورم تحت توجيه الأشعة السينية. يتم الحصول على تصوير الأوعية الدموية لفحص إمدادات الدم للورم والتحقق من أنه من الآمن القضاء على هذا الوعاء الدموي. يتم بعد ذلك حقن المادة من خلال القسطرة لسد الأوعية الدموية تحت توجيه الأشعة السينية. في بعض الأحيان، تتطلب الأورام الخبيثة حقن عوامل أقوى، مثل أدوية العلاج الكيميائي.
كيف تُستخدم القسطرة الدماغية في علاج الأورام الدماغية؟
الأورام الدماغية تحتوي على العديد من الأوعية الدموية ويمكن أن تؤدي إلى فقدان الدم بشكل حاد أثناء عملية جراحية مفتوحة لإزالتها.
الهدف من القسطرة الدماغية هو سد أكبر عدد ممكن من الأوعية الدموية بحيث يتم تقليل فقدان الدم أثناء الجراحة؛ مما يجعلها أكثر أمانًا وأسهل، وأحيانًا أسرع. أيضًا يتم قطع الإمداد الدموي عن الورم. القسطرة الدماغية تعتبر عامل مساعد لعلاج الأورام الدماغية قبل الجراحة المفتوحة.
ما هي القسطرة الدماغية لعلاج الأورام الدماغية؟
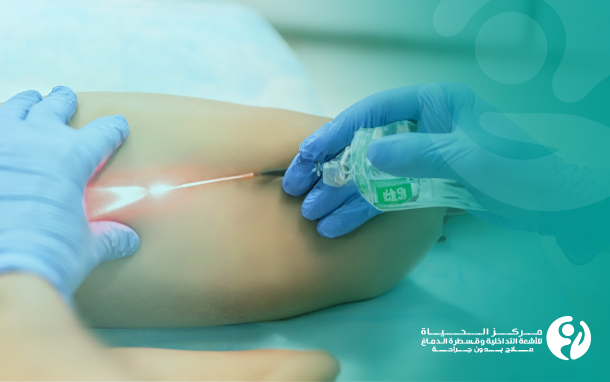
القسطرة الدماغية تعتمد على إجراء شق صغير وإتاحة حقن غراء طبي أو لفائف صغيرة خاصة أو جزيئات تشبه الرمل مباشرةً في الأوعية الدموية للأورام في وحدة القسطرة التداخلية التي يوفرها
مركز الحياة للأشعة التداخلية وقسطرة الدماغ في مؤسسة وارث الدولية لعلاج الأورام. هذه الوحدة مجهزة بأحدث جهاز القسطرة في العالم (Azurion 7B 20 Clarity) الذي يتميز بإمكانية تصوير الشرايين والأوردة بدون إعطاء مادة ملونة، خصوصًا للمرضى الذين يعانون من قصور كلوي.
يتم تنفيذ الإجراء بأكمله من خلال أنبوب بلاستيكي صغير (قسطرة) يتم وضعه في الأوعية الدموية للورم، باستخدام الأشعة السينية لتوجيه إدخال القسطرة وللتأكد من أن الأنبوب في الموضع الصحيح قبل وضع الغراء أو الجزيئات أو اللفائف الحلزونية التي يتم حقنها عن طريق القسطرة في الأوعية الدموية.
الاستعداد للقسطرة الدماغية لعلاج الأورام الدماغية:
قبل يوم الإجراء:
• يتم إجراء فحص طبي للتأكد من أنك لائق للعملية وللتخدير، ولإجراء أي اختبارات دم ضرورية، ولإعطائك أي معلومات أو أي دواء خاص قد تحتاج إلى تناوله قبل الإجراء.
• يتم هذا الإجراء تحت التخدير العام أو التخدير الموضعي الذي سيخدر الجلد حيث سيتم إجراء شق صغير لإدخال القسطرة؛ لذا يستلزم الصيام طوال الليل أو لمدة 4 إلى 6 ساعات على الأقل.
• في حال تناول دواءً، فسوف يناقش معك الطبيب ما إذا كنت ستستمر في تناول دوائك ويعطيك التعليمات الكاملة. إذا كنت تعاني من مرض السكري أو أمراض الكلى أو الغدة الدرقية أو إذا كنت تتناول أدوية تسييل الدم (مضادات التخثر)، سيتم توفير تعليمات خاصة لك.
في يوم الإجراء:
• إذا كان التخدير العام مطلوبًا، فسيقوم طبيب التخدير بفحصك مرة أخرى في يوم الإجراء للتأكد من أنك لائق للتخدير.
• سيتم إدخال كانيولا في الوريد في ذراعك حتى يتم إعطاؤك أي دواء ضروري.
• ستقوم الممرضة بحلق منطقة الفخذ بحيث يكون هناك وصول واضح إلى الشريان الموجود في منطقة الفخذ.
ماذا يحدث أثناء القسطرة الدماغية لعلاج الأورام الدماغية؟
• بعد حقن المخدر الموضعي في الفخذ لتخدير المنطقة، يتم إجراء قطع صغير (أقل من سنتيمتر واحد) في جلد الفخذ. من خلال هذا الشق الصغير، يتم ثقب الشريان الموجود في الفخذ بإبرة صغيرة ويتم إدخال قسطرة (أنبوب مجوف طويل وضيق) في الشريان الموجود في الفخذ. ثم يتم إدخال هذه القسطرة في الشريان الذي يُغذي الورم.
• من خلال هذه القسطرة، يتم إجراء التصوير الأولي لتحديد الأوعية الدموية. يساعد هذا في تحديد الطريقة الأفضل والأكثر أمانًا لسد الأوعية الدموية للورم.
• ثم يتم حقن العديد من العوامل الحاصرة في الأوعية الدموية للورم من خلال القسطرة. قد تكون هذه العوامل عبارة عن غراء طبي خاص، أو لفائف حلزونية صغيرة، أو جزيئات تشبه الرمل من شأنها أن تتسبب في انخفاض تدفق الدم في الأوعية التي تغذي الورم أو توقفه تمامًا.
• في نهاية الإجراء، يمكن استخدام غرزة داخلية أو خياطة لإغلاق ثقب الشريان الموجود في الفخذ.
• يهدف الإجراء إلى سد أكبر عدد ممكن من الأوعية الدموية من أجل تقليل أو إيقاف تدفق الدم إلى الورم.
هل هناك آثار جانبية للقسطرة الدماغية لعلاج الأورام الدماغية؟
• إن التأثيرات اللاحقة للقسطرة الدماغية تكون طفيفة وترتبط بشكل عام بالتخدير العام، حيث قد يشعر المريض بالغثيان أو القيء المؤقت ولكن يمكن السيطرة على ذلك بتناول الأدوية الموصوفة.
• قد تتكون كدمة بسيطة في الفخذ، ولكن عادةً ما تشفى خلال أيام إلى عدة أسابيع.
ما هي المدة التي يستغرقها الإجراء؟
يعتمد الوقت المستغرق على الورم، وبالتالي فهو متغير للغاية ولا يمكن التنبؤ به. عادةً ما يستغرق الأمر من 2 إلى 6 ساعات. أما مدة الإقامة في المشفى فتتراوح من يوم إلى يومين على الأكثر.
ما هي فوائد سد الإمداد الدموي لأورام الدماغ؟
إن الفائدة الرئيسية هي أنه سيتم تقليل فقدان الدم أثناء الجراحة المفتوحة وبالتالي تصبح الجراحة أكثر أمانًا.
مَن يقوم بإجراء القسطرة الدماغية لعلاج الأورام الدماغية؟
يتم إجراء القسطرة الدماغية من قِبل أخصائي الأشعة التداخلية، وهو طبيب متخصص مدرب على إجراء هذا النوع من الإجراءات.
الآن نكدر نخفف آلام العديد من المرضى بالأشعة التداخلية بدون الحاجة إلى السفر خارج العراق من خلال تطبيقات الأشعة التداخلية المتعددة بأحدث الأجهزة العالمية بمركز الحياة للأشعة التداخلية وقسطرة الدماغ بكربلاء، تحت إشراف العديد من الكوادر الطبية المتميزة بالوطن العربي في مجال الأشعة التداخلية وتشخيص وعلاج الأورام بنجاح، الذين لديهم خبرة كبيرة في مجال الأشعة التداخلية وحاصلين على أعلى الدرجات العلمية في هذا المجال.